Especialidades de Atuação
Reumatologia Clínica
A Reumatologia é especialidade que trata de doenças que têm potencial de acometer as articulações. Teoricamente, todo sintoma articular ou periarticular que surja espontaneamente (dor ou edema) deveria ser avaliado pelo reumatologista.
A especialidade surgiu para o tratamento de doenças auto-imunes, como as colagenoses (dentre elas temos o exemplo do lúpus ertitematoso sistêmico), vasculites e os vários tipos de artrite.
No entanto, a reumatologia não é feita apenas de auto-imunidade. O reumatologista é especialista amplamente capacitado para o tratamento das várias doenças que acometem o sistema osteoarticular, como a artrose (hoje em dia chamada de osteoartrite), lombalgia (dor lombar), osteoporose, gota, fibromialgia, tendinites, bursites, dentre outras. Ele também tem amplo conhecimento sobre reabilitação osteoarticular (fisioterapia, órteses, palmilhas, atividade física) e radiologia musculoesquelética.
É um especialista que faz interface com vários outros especialistas que tratam das doenças do aparelho locomotor.
O Reumatologista é capacitado também para a realização de procedimentos osteoarticulares, dentre eles, e principalmente, as infiltrações intra e peri-articulares. A maioria das pessoas não sabe, mas as doenças reumáticas podem acometer indivíduos de qualquer faixa etária, e várias dessas doenças podem causar deformidades articulares.
Portanto, indivíduos com dor ou edema no aparelho locomotor deve procurar um reumatologista para um diagnóstico preciso e precoce, evitando a progressão de doenças que podem causar deformidades e, consequente, incapacidade.
Nas últimas duas décadas surgiram várias novas drogas para o tratamento, tanto da dor crônica do aparelho locomotor, quanto das doenças articulares auto-imunes (principalmente das artrites), aumentando bastante o arsenal terapêutico dos reumatologistas. Com o grande aumento da expectativa de vida, é cada vez mais frequente o surgimento das doenças que envolvem o desgaste da cartilagem articular (artrose) e a diminuição da massa óssea (osteoporose). Sobre essas doenças o reumatologista é bastante familiarizado, tanto no tratamento medicamentoso, quanto no tratamento local.
Além disso, esse especialista tem conhecimento técnico para a prescrição de reabilitação motora e de adaptações, tanto do meio ambiente, como das atividades de vida diária dos pacientes reumáticos. Essas intervenções influenciam na diminuição do risco de fraturas, na melhora funcional e no aumento da qualidade de vida desses indivíduos.
Por terem grande conhecimento simultâneo de aspectos articulares como inflamação, dor, auto-imunidade e degeneração, o reumatologista é especialista com grande competência para tratar clinicamente as doenças do aparelho locomotor.
Ele deve ser procurado sempre que surgirem sintomas articulares espontâneos, sejam eles em articulações dos membros superiores e inferiores, sejam eles na coluna vertebral.
Fisiatria
Entre os principais medos de um ser humano está a incapacidade de realizar suas próprias atividades, sejam elas de vida diária (como locomoção, higiene, alimentação) sejam elas de vida profissional. A fisiatria é a especialidade médica responsável pelo tratamento de pacientes que tenham alguma incapacidade, sejam eles grandes incapacitados ou pequenos incapacitados.
O Fisiatra, junto com equipe multi-disciplinar, trabalha em várias frentes para “reabilitar” esses pacientes, ou seja, fazer com que esses indivíduos atinjam o maior grau de funcionalidade possível, dentro das suas possibilidades cognitivas, motoras e ambientais.
Esse segmento, que ainda é desconhecido por grande parte da população, foi idealizado para identificar o melhor tratamento para as enfermidades capazes de limitar fisicamente os seus portadores. Para isso o Fisiatra pode trabalhar em várias sub-especialidades, como, principalmente, a neurologia e a ortopedia.

Várias são as intervenções através das quais o Fisiatra e uma equipe de outros especialistas, principalmente o fisioterapeuta e o terapeuta ocupacional, treinam os pacientes incapacitados na tentativa do aumento da capacidade funcional. Muito importantes nesse processo de reabilitação são intervenções como a cinesioterapia (exercícios terapêuticos); treino funcional; prescrição de órteses, de palmilhas, de auxiliares de marcha, de adaptações para atividades de vida diária e vida profissional, de adaptações do ambiente domiciliar (o exemplo típico é o da adaptação do banheiro com barras para evitar quedas); aplicação da ergonomia no ambiente de trabalho, e realização de exercício físico aeróbio.
Alguns procedimentos realizados pelo médico fisiatra também podem envolver aplicação de substâncias que diminuam a contração muscular existente em alguns desses pacientes e que possam implicar em disfunção. É o caso da aplicação da Toxina Botulínica em pontos musculares específicos para promover relaxamento muscular e analgesia, o que pode melhorar bastante a capacidade funcional desses pacientes.
O paciente portador de qualquer doença capaz de promover incapacidade deve procurar a especialidade da Fisiatria para que, através das múltiplas intervenções que fazem parte da especialidade, possa ser reabilitado e atingir o seu melhor desempenho funcional.
Infiltrações às cegas
Injeções intra-articulares ou peri- articulares às cegas
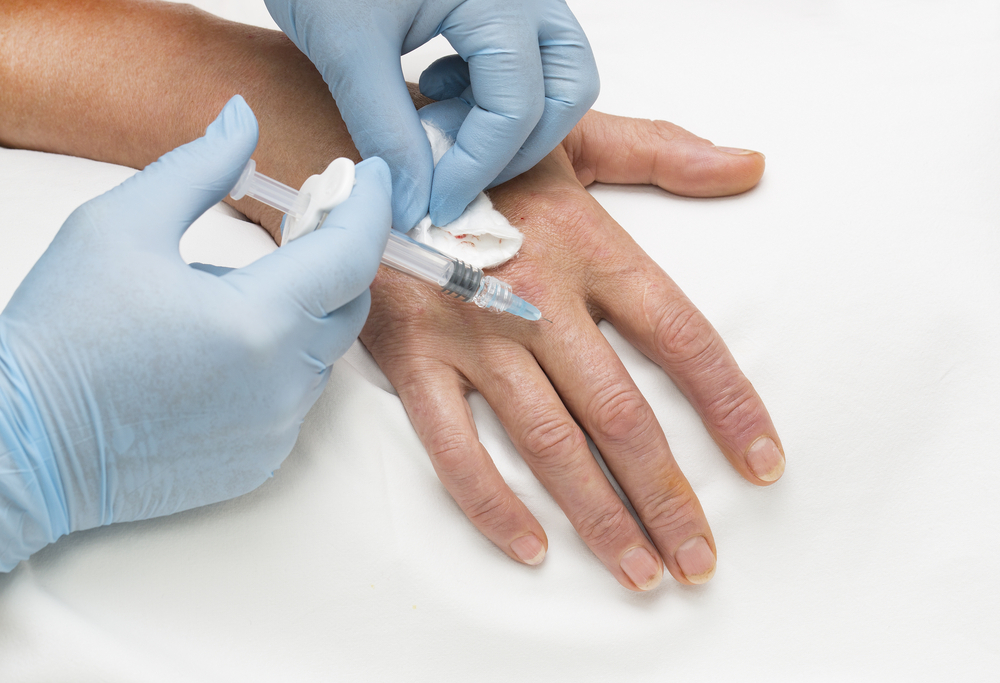
Usadas por milhares de profissionais no mundo todo há mais de 50 anos, as injeções articulares são alternativas muito pertinentes para tratamento de pacientes que sofrem com doenças que atingem as articulações.
Como citado acima, as injeções articulares podem ser utilizadas tanto para diagnóstico, como para tratamento das doenças do aparelho locomotor, sejam essas doenças presentes nos membros, sejam presentes na coluna vertebral.
As injeções intra- articulares podem ser utilizadas na tentativa de melhor elucidação diagnóstica, principalmente em casos de suspeita de artrites microcristalinas (gota e pseudo-gota) ou de artrite infecciosa (causadas por germes). Nesse caso a agulha entra na cavidade intra-articular e coleta líquido sinovial que será enviado para análise e cultura. De acordo com o resultado, o médico poderá guiar o seu tratamento mais adequadamente.
No entanto, na maioria das vezes, esses procedimentos são utilizados para injetar medicações anti-inflamatórias ou analgésicas dentro de uma articulação inflamada e/ou dolorosa. Pode-se utilizar esses procedimentos para colocar medicação anti-inflamatória também em volta de um tendão inflamado (tendinite) ou de um nervo que está sendo comprimido (bloqueio de nervos), ou ainda, dentro de uma bursa inflamada (bursite).
Esses procedimentos são considerados terapias locais, com muito pouca ação sistêmica, o que pode ser muito interessante por diminuir a chance do surgimento de efeitos colaterais indesejados. Além disso, pode tratar com mais efetividade pacientes com artrite refratária em uma ou poucas articulações, sem a necessidade de progressão do tratamento para drogas sistêmicas mais agressivas.
As injeções intra-articulares podem ser usadas para injetar vários tipos de medicações, mais comumente medicações de ação anti-inflamatória, como é o caso do hexacetonide de triancinolona, que desinflama e provoca a atrofia da membrana sinovial hipertrofiada dos pacientes com artrite crônica. No entanto, cresce a cada dia o uso de medicações de efeito também analgésico e condroprotetor, que podem ser utilizadas pela via intra-articular para o tratamento das doenças articulares, sejam elas inflamatórias (como as artrites) ou degenerativas (como a artrose).
Dentre essas medicações se destaca o ácido hialurônico. A injeção intra-articular do ácido hialurônico é chamada de viscossuplementação. Esse é um procedimento realizado em pacientes com artrose na tentativa de diminuir a dor e a inflamação articulares, retardar a progressão da doença, mas também, melhorar o deslizamento entre as superfícies articulares, habitualmente prejudicado nesses pacientes. Ele é realizado muito mais frequentemente em joelhos com artrose, mas pode ser realizado em qualquer articulação acometida por essa doença, como por exemplo o quadril e o ombro. No caso dessas duas últimas articulações deve-se realizar esse procedimento guiado por imagem (ultrassom ou radioscopia) por médicos capacitados. Existem preparações de ácido hialurônico para o uso periarticular, principalmente em casos de epicondilite lateral e entorse de tornozelo refratários ao tratamento convencional, na tentativa de evitar incapacidade provocada por essas condições.
Das várias medicações que surgiram nas últimas décadas para o uso intra-articular podem-se destacar a proloterapia (uso de dextrose hipertônica) e da toxina botulínica (pela ação contra a dor articular causada pela inflamação neurogênica), ambas na tentativa de promover a analgesia articular de pacientes com artrose. O tratamento intra-articular com plasma rico em plaquetas e com ozônio vem sendo estudado mundialmente através de estudos bem desenhados que sugerem boa efetividade, mas o uso dessas medicações ainda é desaconselhado pelos conselhos de medicina no Brasil.
Muitas outras drogas promissoras estão sendo desenvolvidas mundialmente para o uso intra-articular ou peri-articular, muitas delas fazendo parte da chamada “medicina regenerativa”. Ou seja, médicos capacitados para a realização desses procedimentos, sejam às cegas, sejam guiados por imagem, podem otimizar bastante o tratamento dos pacientes portadores de artrites, artroses, ou mesmo doenças peri-articulares refratárias.
Aponeurotomia por agulha para o tratamento da Enfermidade de Dupuytren
A contratura de Dupuytren é uma doença que se caracteriza por um progressivo espessamento e encurtamento da fáscia palmar e digital da mão, o que provoca contraturas particularmente incapacitantes nos dedos. Essas contraturas podem surgir muito lentamente, mas uma vez que surjam, não é possível revertê-las sem intervenções locais.
A aponeurotomia por agulha tem grande potencial no tratamento minimamente invasivo das contraturas causadas pela doença de Dupuytren. O uso desse tipo de método pouco agressivo é o mais indicado para pacientes que apresentem contraturas digitais leves e moderadas. Ele é uma alternativa eficaz em relação ao tratamento cirúrgico, provocando um ganho de movimentação articular importante imediatamente após o procedimento. Além disso, a Aponeurotomia por agulha possui uma recidiva relativamente baixa, podendo ser repetida, se necessário.
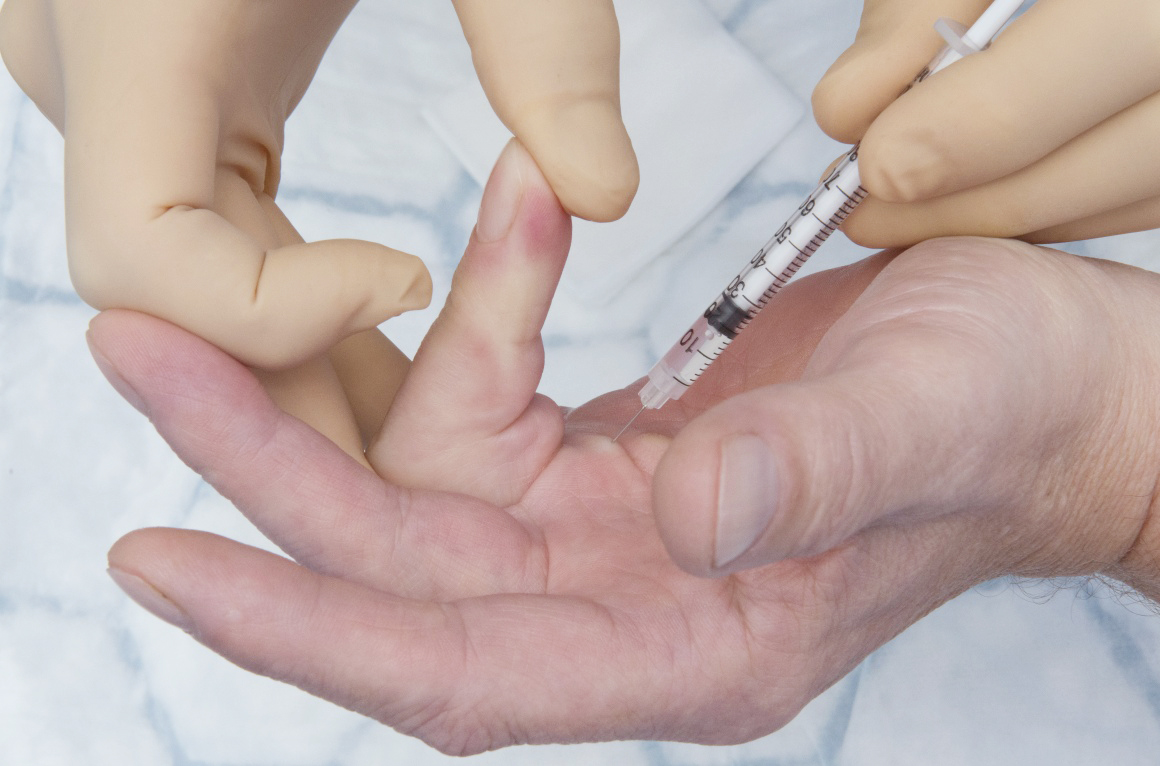
O procedimento é feito sob anestesia local. Após total anestesia do dedo, o médico utiliza uma pequeníssima agulha (agulha de insulina) através da qual irá romper delicadamente a fibrose que está tracionando e provocando a contratura do dedo. Essa ruptura se dá através de micro movimentos repetitivos e persistentes em um ou vários pontos.
Trata-se de procedimento percutâneo, muito pouco invasivo, sem cortes ou cicatrizes. Quanto mais precocemente o paciente com doença de Dupuytren procure o médico, mais a Aponeurotomia por agulha terá a chance de reduzir a deformidade da mão e evitar cirurgias.
Reumatologia Intervencionista
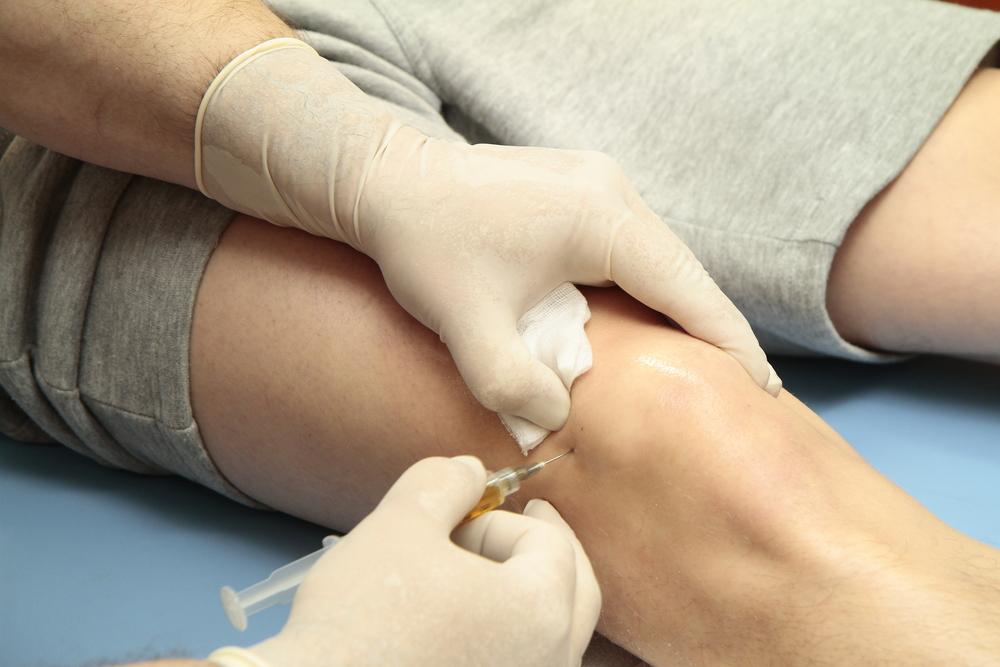
A Reumatologia Intervencionista é uma das sub-especialidades da Reumatologia, especialidade médica que cuida das doenças, autoimunes ou degenerativas, que acometem o aparelho locomotor, principalmente as articulações. Através da Reumatologia Intervencionista o reumatologista pode realizar inúmeros procedimentos diagnósticos e terapêuticos que auxiliam do manejo das doenças reumáticas.
Os procedimentos mais frequentemente realizados nessa sub-especialidade são as injeções intra-articulares ou periarticulares. Através desses procedimentos o reumatologista pode aspirar líquido de dentro de uma articulação inflamada, bursa ou cisto e enviá-lo para análise. Por outro lado, o médico também pode se valer desse procedimento para injetar medicação antiinflamatória no ambiente peri ou intra-articular, e assim tratar a dor e a inflamação das articulações ou estruturas periarticulares. Esses procedimentos podem ser realizados às cegas ou guiados por imagem.
Vários são os outros procedimentos que o reumatologista intervencionista pode se valer para o diagnóstico ou tratamento de doenças que acometam a articulação, tendões ou bursas ou ainda envolvam a compressão de nervos. Dentre os procedimentos que auxiliam o diagnóstico de casos difíceis encontram-se procedimentos percutâneos realizados sob anestesia local como: a biópsia sinovial, por onde se retira fragmentos da membrana sinovial (membrana que reveste as articulações) de articulações com mono artrite; a biópsia de glândula salivar menor, que auxilia no diagnóstico de pacientes com síndrome seca causada pela doença de Sjögren; e a biópsia óssea, que ajuda no diagnóstico de doenças osteometabólicas.
Dentre outros procedimentos terapêuticos da Reumatologia intervencionista podemos citar a lavagem articular, procedimento através do qual é introduzido e drenado soro fisiológico de dentro da articulação com a retirada de micro-fragmentos de cartilagem de articulações com artrose; a injeção peridural através da qual se introduz corticosteroide e anestésico no espaço peridural para o tratamento das hérnias discais ou estenose de canal medular; a aspiração da calcificação da tendinopatia calcária do ombro; a aponevrotomia por agulha, que rompe a corda fibrosa presente na doença de Dupuytren responsável por deformidades na mão.
Através de todos esses procedimentos da Reumatologia Intervencionista, o médico reumatologista encontra-se capacitado, não só para tratar clinicamente o paciente, mas também para realizar procedimentos invasivos diagnósticos ou terapêuticos que otimizam o manejo das doenças reumáticas.
Infiltrações Guiadas por imagens
Ultrassom e Radioscopia
As injeções articulares podem ser realizadas às cegas, no entanto, várias são as articulações de difícil acesso às cegas habitualmente por se encontrarem profundamente no aparelho locomotor como as articulações do quadril, da sub-talar, das sacroilíacas ou as da coluna vertebral. Nesse caso, métodos de imagem servem para guiar o reumatologista para realizar as injeções nessas articulações de difícil acesso. A visualização direta da movimentação da agulha até chegar no local desejado, seja para introduzir medicação, seja para drenar coleções, articulações ou cistos, é muito interessante para promover o sucesso desses procedimentos. Vários são os métodos de imagem utilizados para esse fim, no entanto, os mais utilizados na prática clínica são o ultrassom ou a radioscopia.
As injeções intra ou peri-articulares guiadas por ultrassom podem ser realizadas no próprio consultório médico e são de grande valia para o médico intervencionista, já que o ultrassom é método seguro,
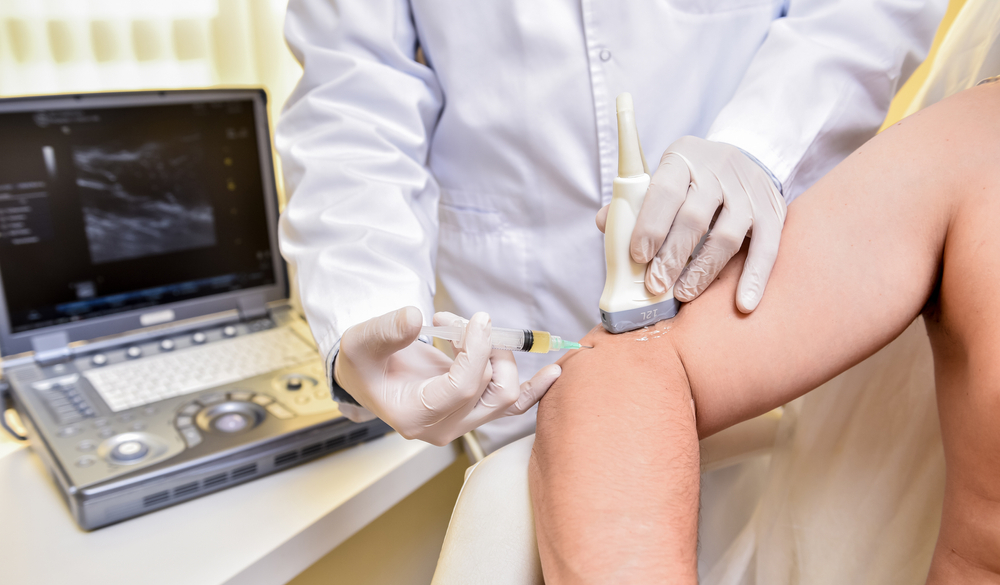
dinâmico, sem radiação, e de realização descomplicada, através do qual o médico consegue visualizar a cavidade articular mas também as estruturas peri-articulares, como tendões, cistos, bursas e nervos. O Ultrassom pode então guiar o médico a injetar medicação nessas cavidades ou estruturas, assim como drenar líquido das mesmas (como é o caso do Cisto de Baker, formação cística localizada posteriormente no joelho de alguns pacientes com doença articular crônica). Essas características fazem com que o ultrassom seja o método mais utilizado para a realização de procedimentos diagnósticos ou terapêuticos percutâneos, na Reumatologia, mas também em várias outras especialidades.
A radioscopia é método de imagem através do qual o médico também se utiliza de máquina de radiografia dinâmica para guiar procedimentos em articulações de difícil acesso às cegas e habitualmente localizada muito profundamente no aparelho locomotor. Nesse caso o paciente é submetido ao procedimento em hospital ou centro de radiologia onde exista a máquina de radioscopia. Esse método tem como diferencial a capacidade de guiar procedimentos em qualquer articulação do aparelho locomotor, assim como permitir a visualização tridimensional da articulação em questão. As articulações que mais se beneficiam do uso da radioscopia para guiar injeções intra-articulares são, principalmente, as articulações da coluna vertebral (articulações interapofisárias de pacientes com artrose), seja cervical ou mais comumente a lombar.
O Reumatologista que tem habilidade de usar esses métodos de imagem para guiar procedimentos em articulações de difícil acesso às cegas pode otimizar o tratamento desses pacientes e, muitas vezes, evitar a progressão terapêutica que envolvam o uso drogas mais agressivas.
Terapia por Ondas de Choque Extracorpóreas
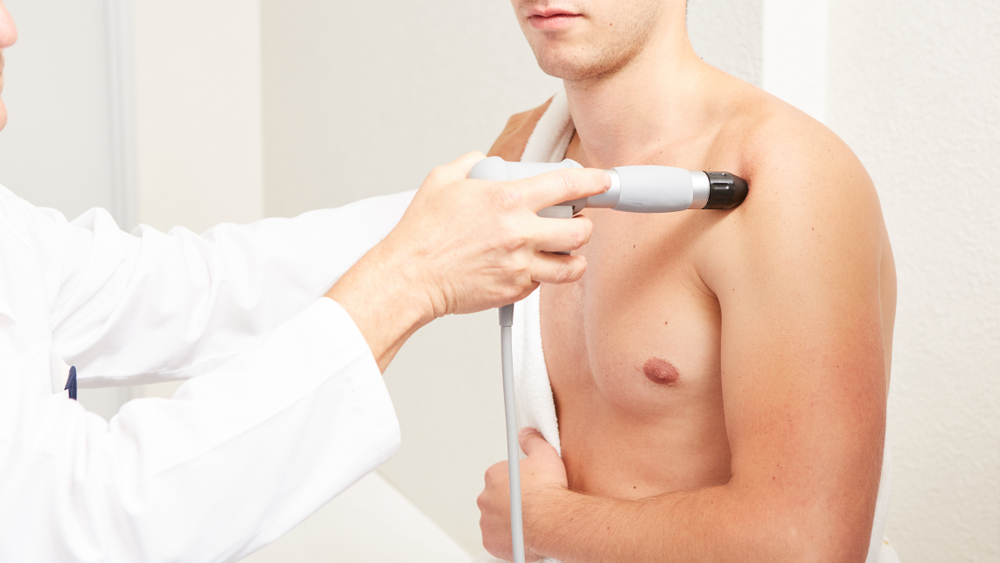
A Terapia por Ondas de Choque extra-corpóreas (TOCE) é tratamento onde ondas mecânicas são aplicados em locais com lesões crônicas refratárias, como por exemplo tendinites crônicas (calcárias ou não). Hoje, graças aos estudos e equipamentos mais avançados, enfermidades musculotendíneas (principalmente a tendinite calcária de ombro), epicondilite lateral, fasciíte plantar, bursite trocantérica, síndrome miofascial, fraturas com retardo de ossificação, fratura por estresse, osteonecrose, feridas não cicatrizantes, úlceras cutâneas e muitas outras possuem benefício através do tratamento com TOCE.
Esse é um tratamento não invasivo e que pode ser realizado por sessões habitualmente semanais, em consultório médico. O tratamento consiste na aplicação de pulsos mecânicos no local da lesão. Acredita-se que através da mecanotransdução, ação tecidual provocada pela TOCE, propaguem-se reações biológicas que desencadeiam, principalmente, a analgesia, liberação de fatores de crescimento
tecidual, surgimento de novos vasos, aceleração do reparo ósseo e fragmentação de calcificações.
Esses efeitos são muito interessantes para o tratamento de várias das doenças musculoesqueléticas como as tendinopatias crônicas (calcárias ou não), já que nessas doenças estão envolvidas degeneração tecidual, presença de calcificações e espículas ósseas.
A TOCE pode ser considerada como tratamento clínico em casos refratários dessas enfermidades, principalmente na tentativa de evitar cirurgias. O médico que se utiliza de tratamentos locais, como a TOCE, pode otimizar o tratamento de enfermidades musculoesqueléticas crônicas e evitar o uso de medicações sistêmicas com seus possíveis efeitos colaterais.


